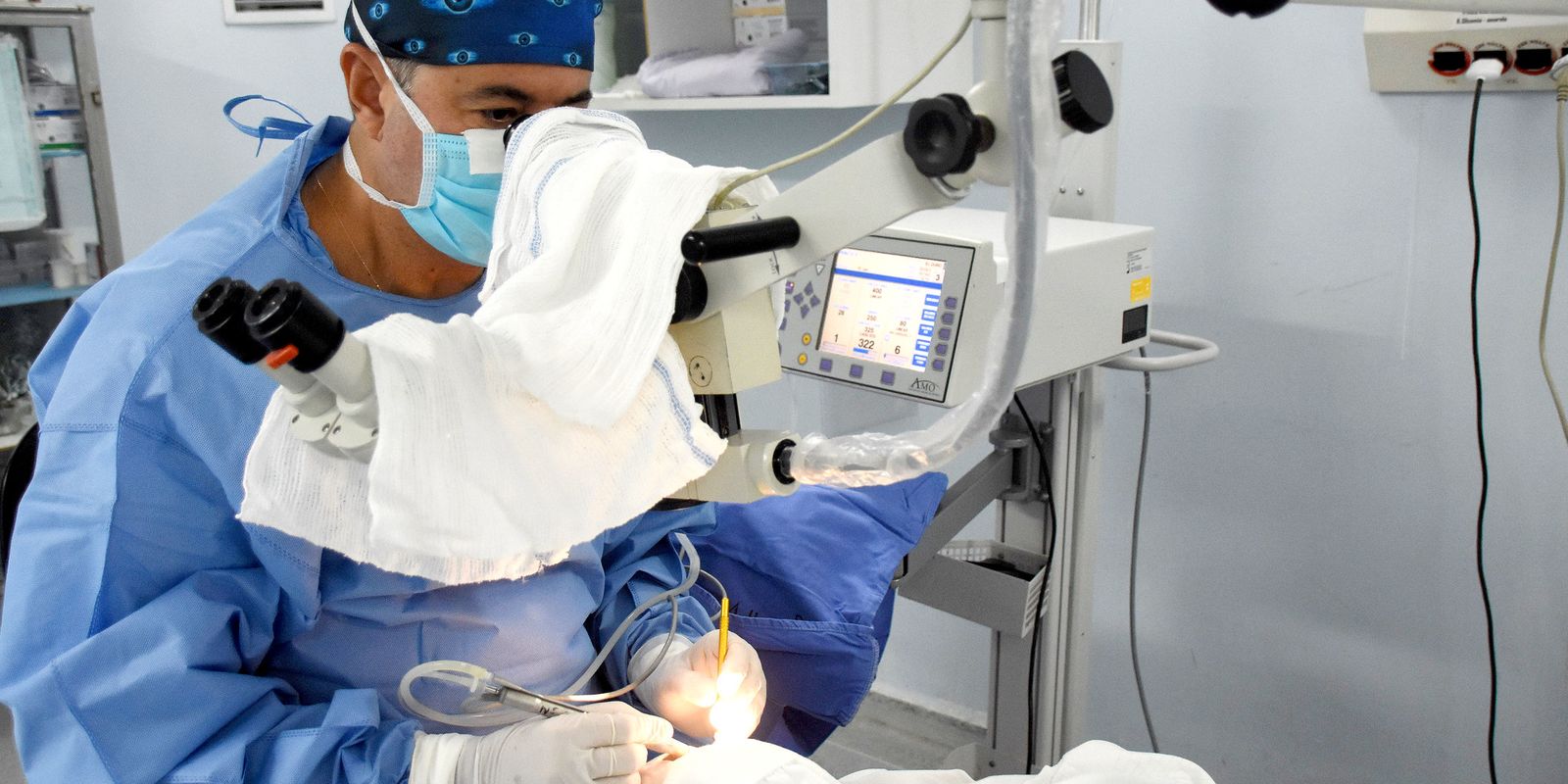
O Ministério da Saúde lançou nesta sexta-feira (6) o Protocolo Clínico e Diretrizes Terapêuticas (PCDT) para câncer de mama. A estratégia passa a incluir, no Sistema Único de Saúde (SUS), cinco procedimentos a serem disponibilizados em centros especializados, além da realização de videolaparoscopia – técnica cirúrgica minimamente invasiva que permite aos médicos acessar órgãos internos por meio de pequenas incisões.
“Além dos benefícios para os pacientes, o uso da videolaparoscopia também impacta positivamente a gestão do sistema de saúde. Com tempo de internação mais curto e menor necessidade de reintervenções por complicações, a técnica contribui para a otimização de recursos, fundamental em um sistema com alta demanda, como é o caso do SUS”, avaliou a pasta.
Os cinco procedimentos incorporados no novo protocolo são: inibidores das quinases dependentes de ciclina (CDK) 4 e 6; trastuzumab entansina; supressão ovariana medicamentosa e hormonioterapia parenteral; fator de estimulador de colônia para suporte em esquema de dose densa; e ampliação da neoadjuvância para estádios I a III.
“Com o novo PCDT, o tratamento do câncer de mama passa a ter parâmetros de padronização acessíveis a todas as pessoas que necessitam. É garantia de um diagnóstico oportuno, uniformidade e eficiência no tratamento, acesso igualitário a novos medicamentos e profissionais qualificados para atendimento”, destacou o ministério.
Ainda de acordo com a pasta e em razão da importância do diagnóstico precoce, a linha de cuidado do paciente com câncer de mama passa a ser totalmente integrada dentro do Programa Mais Acesso a Especialistas.
“A partir de agora, fica instituído o Protocolo de Acesso às Ofertas de Cuidado Integrado (OCI) na Atenção Especializada em Oncologia”.
Cada OCI envolve um conjunto de procedimentos inerentes a uma etapa da linha de cuidado para um agravo específico. Exemplo: OCI – Diagnóstico de Câncer de Mama: consulta com o mastologista + mamografia bilateral diagnóstica + ultrassonografia de mama + punção aspirativa com agulha fina + histopatológico + busca ativa da paciente para garantir a realização dos exames + consulta de retorno para o mastologista + contato com a equipe de atenção básica para garantir a continuidade do cuidado.
“O objetivo é melhorar o acesso a diagnósticos e consultas, com fila única, da atenção primária à atenção especializada, utilização da saúde digital, integração dos serviços e nova lógica de financiamento, com foco na resolução do problema de saúde. O prazo que antes era de um ano e seis meses, em média, para início do tratamento, passando por várias filas até completar o ciclo de cuidado, agora será de 30 dias para diagnóstico do câncer.”
Entenda
Dados do ministério mostram que o câncer de mama é o tipo mais incidente e a primeira causa de morte por câncer em mulheres em todas as regiões do país.
Ainda segundo a pasta, evidências científicas apontam que 15% dos pacientes atrasam o início do tratamento entre 30 e 60 dias, o que representa aumento de 6% a 8% na mortalidade. Cerca de 35% das pessoas atrasam o início do tratamento mais do que 60 dias, representando 12% a 16% de aumento na mortalidade na fila.
Até então, as Diretrizes Diagnósticas e Terapêuticas (DDT) que norteavam o cuidado com o câncer de mama não se restringiam às tecnologias incorporadas no SUS. A padronização das alternativas de diagnóstico, tratamento e acompanhamento das pessoas com a doença garante a orientação de profissionais do SUS e um norte de atendimento de qualidade para pacientes.
“Quando um tratamento não está incorporado ao SUS e é demandado via judicial, se dá o nome de judicialização. Por meio desse processo, é concedido o direito a medicamentos que beneficiam indivíduos de maneira desigual, o que cria desafios para sustentabilidade financeira do SUS, gerando deslocamento de grandes recursos destinados a políticas amplas para acesso individual”, avaliou o ministério.
“Por outro lado, no processo de incorporação de medicamentos no SUS, o governo federal garante um ciclo integral de cuidado: além do direito a medicamentos com eficácia comprovada garantido a todos os cidadãos, são criadas diretrizes e linhas de cuidado para a assistência dos pacientes. Isso promove melhoria em toda a jornada de acesso à saúde, desde o diagnóstico até o monitoramento dos resultados.”