A Organização Mundial da Saúde (OMS) atualizou este mês sua lista de patógenos com potencial de desencadear uma epidemia. Mais de 30 patógenos integram o levantamento, incluindo desde velhos conhecidos, como a dengue e o vírus influenza, até ameaças mais recentes, como o vírus Nipah.
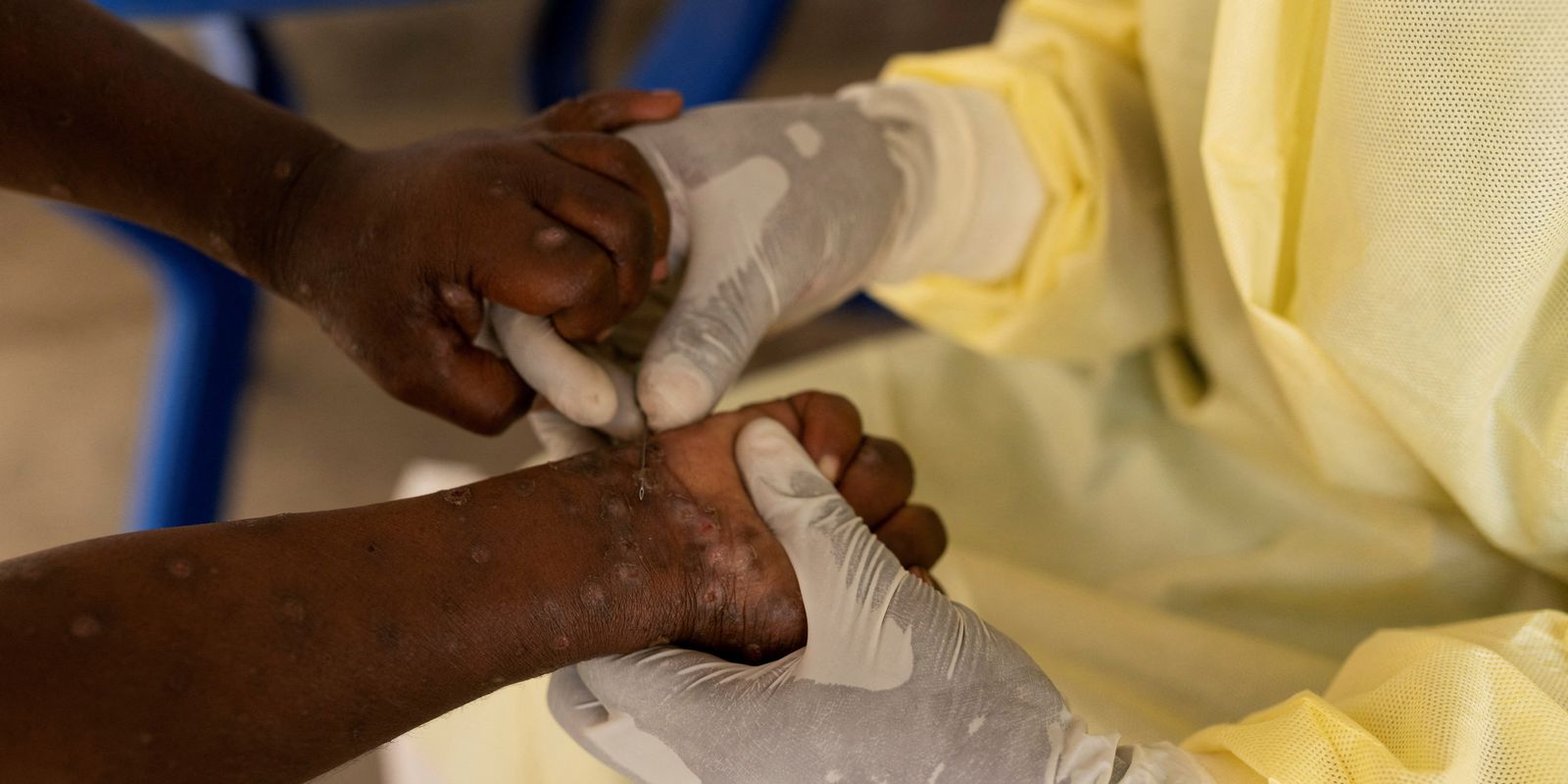
O vírus causador da mpox, que desencadeou um surto em 2022 e pode voltar a ser decretado como emergência internacional em saúde pública, também faz parte da lista.
“Essa não é uma lista exaustiva nem indica as causas mais prováveis da próxima epidemia. A OMS revisa e atualiza essa lista à medida em que há necessidade e à medida em que as metodologias mudam”, destacou a entidade, ao citar que o levantamento tem como base doenças classificadas como prioritárias entidade. São elas:
Covid-19
Infecção respiratória aguda causada pelo coronavírus SARS-CoV-2, potencialmente grave, de elevada transmissibilidade e de distribuição global. O SARS-CoV-2 é um betacoronavírus descoberto em amostras obtidas de pacientes com pneumonia de causa desconhecida na cidade de Wuhan, na China, em dezembro de 2019. Pertence ao subgênero Sarbecovírus da família Coronaviridae e é o sétimo coronavírus conhecido a infectar seres humanos.
A infecção acontece por meio da exposição a fluídos respiratórios de três maneiras: inalação de gotículas muito finas ou partículas de aerossol; deposição de gotículas respiratórias e partículas nas membranas mucosas expostas na boca, no nariz ou nos olhos, seja por respingos diretos e sprays; e tocar diretamente membranas mucosas com as mãos sujas por fluídos respiratórios contendo o vírus.
Febre hemorrágica da Crimeia-Congo
A CCHF, na sigla em inglês, é uma doença viral geralmente transmitida por carrapatos. Também pode ser contraída por meio do contato com tecidos animais onde o vírus entrou na corrente sanguínea, o que acontece durante e imediatamente após o abate dos animais. Os surtos de CCHF, segundo a OMS, constituem uma ameaça aos serviços de saúde pública, uma vez que o vírus pode levar a epidemias, apresenta taxa de letalidade elevada (entre 10 e 40% dos casos), pode resultar em surtos em hospitais e unidades de saúde e é difícil de ser prevenido e tratado.
A doença é considerada endêmica em todo o continente africano, nos Balcãs, no Oriente Médio e na Ásia. Descrita pela primeira vez na Península da Crimeia em 1944, ela recebeu o nome de febre hemorrágica da Crimeia. Já em 1969, foi comprovado que o agente patogênico era o mesmo responsável por uma doença identificada em 1956 na Bacia do Congo, resultando na nomenclatura atual.
Ebola
A doença causada pelo vírus Ebola é descrita como uma zoonose cujo morcego é considerado o hospedeiro mais provável. Quatro dos cinco subtipos foram registrados em animais nativos da África. De acordo com o Ministério da Saúde, acredita-se que o vírus foi transmitido para seres humanos a partir de contato com sangue, órgãos ou fluidos corporais de animais infectados, como chimpanzés, gorilas, morcegos-gigantes, antílopes e porcos-espinho. A doença é considerada uma das mais importantes na região da África subsaariana, ocasionando surtos esporádicos em diversos países.
O agente da doença é um vírus da família Filoviridae, do gênero Ebolavirus, descoberto em 1976 a partir de surtos ocorridos ao sul do Sudão e ao norte da República Democrática do Congo, próximo ao Rio Ebola, mesmo nome dado ao vírus. A enfermidade, conhecida anteriormente como febre hemorrágica ebola, é classificada como grave, com taxa de letalidade que pode chegar a até 90%.
Doença de Marburg
De acordo com a organização humanitária Médicos Sem Fronteiras (MSF), durante a primeira epidemia da doença – que ocorreu em 1999 e no anos 2000 na República Democrática do Congo –, a taxa de mortalidade chegou a 70% dos casos. Um surto grave envolvendo dois grandes centros, Marburg (Alemanha) e Belgrado (Sérvia), levou ao reconhecimento inicial da doença.
Os surtos foram associados a laboratórios que realizavam pesquisas com macacos verdes (Cercopithecus aethiops) oriundos de Uganda. Posteriormente, surtos e casos esporádicos foram identificados em Angola, na República Democrática do Congo, no Quênia, na África do Sul e em Uganda. A taxa média de mortalidade é de cerca de 50%, mas já variou de 24% a 88%, dependendo da cepa e do gerenciamento de casos.
Febre de Lassa
Doença hemorrágica que causa sérios danos a diversos órgãos, reduzindo a capacidade de funcionamento do corpo. De acordo com o MSF, a enfermidade afeta de 100 mil a 300 mil pessoas todos os anos em toda a África Ocidental e causa cerca de 5 mil mortes. Em 2023, na Nigéria, foram identificados 8.978 casos suspeitos e 1.227 casos confirmados, conforme dados do Centro Nigeriano de Controle de Doenças.
É transmitida por uma espécie de rato. Na Nigéria, o animal é encontrado principalmente em três estados no leste e sul do país: Edo, Ondo e Ebonyi. Quando roedores infectados se alimentam, deixam vestígios do vírus através de sua saliva e fezes.
O vírus é contagioso e pode se espalhar de pessoa para pessoa por meio de fluidos corporais, incluindo saliva, urina, sangue e vômito. A doença geralmente atinge o pico do número de casos na estação de seca, quando os ratos procuram comida nas casas das pessoas.
Síndrome respiratória do Oriente Médio (MERS)
O tipo de coronavírus responsável pela doença é transmitido para humanos a partir de dromedários infectados. O vírus foi identificado em animais de diversos países do Médio Oriente, da África e do sul da Ásia. Ao todo, 27 países notificaram casos de MERS desde 2012. Até o momento, 858 mortes foram notificadas como tendo sido associadas à infecção ou complicações relacionadas
As origens do vírus, segundo a OMS, não são totalmente compreendidas, mas a análise de diferentes genomas virais indica que ele pode ter se originado em morcegos e, posteriormente, foi transmitido a dromedários. A transmissão entre humanos, de acordo com a entidade, é possível, mas apenas alguns casos foram notificados, entre membros de família que vivem na mesma casa. Em unidades de saúde, entretanto, a transmissão entre humanos é mais frequente.
Síndrome respiratória aguda grave (SARS)
Para ser considerado caso suspeito de infecção por covid-19, o paciente deve apresentar a chamada síndrome gripal, caracterizada por sintomas como febre ou sensação febril, calafrios, dor de garganta, tosse, coriza e alterações no olfato ou no paladar. Alguns sinais, entretanto, indicam que o paciente pode apresentar uma forma mais grave da doença e precisa ser internado para tratamento hospitalar.
O quadro, conhecido como SRAG, é caracterizado, portanto, pelos sintomas da síndrome gripal associados a pelo menos um dos seguintes sinais: falta de ar ou desconforto para respirar; sensação de pressão no peito; saturação de oxigênio abaixo de 95%; coloração azulada de lábios ou rosto (cianose). Crianças, idosos e população de risco devem ser avaliados com mais cautela.
Nipah
O vírus é transmitido para humanos por animais, alimentos contaminados ou mesmo diretamente, de pessoa para pessoa. Em pessoas infectadas, causa quadros diversos, desde infecção assintomática até doença respiratória aguda e encefalite fatal. A OMS alerta que, embora tenha causado apenas alguns surtos conhecidos na Ásia, o vírus infecta uma grande variedade de animais e causa doenças graves e mortes entre pessoas.
Durante o primeiro surto reconhecido na Malásia, que também afetou Singapura, a maioria das infecções humanas resultou do contato direto com porcos doentes ou carne contaminada. Em surtos subsequentes em Bangladesh e na Índia, o consumo de frutas e derivados, como suco de tamareira cru, contaminados com urina ou saliva de morcegos frugívoros infectados foi a fonte mais provável de infecção.
A transmissão entre humanos do vírus Nipah também foi relatada entre familiares e cuidadores de pacientes infectados.
Febre do Vale Rift
Zoonose viral que afeta principalmente animais, mas também tem a capacidade de infectar humanos. O vírus é transmitido por mosquitos e moscas que se alimentam de sangue. Em seres humanos, a doença se manifesta desde um quadro leve, semelhante à gripe, até febre hemorrágica grave, que pode ser letal.
Embora alguns casos humanos tenham resultado da picada de mosquitos infectados, a maioria das infecções resulta do contato com sangue ou órgãos de animais infectados. Pastores, agricultores, funcionários de matadouros e veterinários correm maior risco de infecção. Humanos também podem contrair o vírus por meio da ingestão de leite não pasteurizado ou cru de animais infectados. Nenhuma transmissão entre humanos foi documentada.
Zika
Arbovirose causada pelo vírus Zika, transmitido por meio da picada de mosquitos, principalmente fêmeas. O vírus foi isolado pela primeira vez em macacos na floresta Zika de Kampala, na Uganda, em 1947. O primeiro isolamento humano foi relatado na Nigéria em 1953. Desde então, o vírus expandiu sua abrangência geográfica para vários países da África, Ásia, Oceania e das Américas.
A maioria das infecções é assintomática ou se manifesta como uma doença febril autolimitada, semelhante às infecções pelo vírus Chikungunya e s dengue. Entretanto, a associação da infecção por Zika com complicações neurológicas, como microcefalia congênita em fetos e recém-nascidos e síndrome de Guillain-Barré, foi demonstrada em diversos estudos realizados durante surtos da doença no Brasil e na Polinésia Francesa.
De acordo com o Ministério da Saúde, todos os sexos e faixas etárias são igualmente suscetíveis ao vírus, porém, mulheres grávidas e pessoas acima de 60 anos apresentam maiores riscos de desenvolver complicações da doença. Os riscos podem aumentar quando a pessoa tem alguma comorbidade.
Doença X
A OMS destaca que não há nenhum vírus ou bactéria circulando neste momento que tenha sido denominado doença X. A proposta de incluir o nome na lista de patógenos com potencial de desencadear uma epidemia, segundo a entidade, é se preparar para o futuro. “Estamos falando de uma doença hipotética e, para dar um nome, os cientistas a chamam de doença X, no intuito de se preparar para um vírus ou bactéria que, no futuro, pode causar grandes surtos, epidemias ou pandemias”, explicou uma das responsáveis pela lista, Ana Maria Henao-Restrepo.
“Existem muitos vírus e bactérias que podem infectar animais, incluindo humanos. Para alguns, já temos vacinas, diagnósticos e tratamento. Sabemos quais são os vírus aos quais precisamos estar alertas, sabemos quais são as bactérias às quais precisamos estar alertas, mas existem milhares deles. Portanto, precisamos de uma forma simplificada de nos referirmos a eles sem saber qual deles causará a próxima pandemia. E nós o chamamos de patógeno X.”